Meses a fio, uma mulher queixou-se de falta de ar, dores abdominais e episódios de confusão - até que, durante uma cirurgia, os médicos encontraram algo totalmente inesperado.
Uma australiana de 64 anos foi acumulando sintomas sem que os exames revelassem uma causa clara. Só quando neurologistas analisaram o cérebro por imagiologia e avançaram para uma intervenção cirúrgica é que o verdadeiro gatilho ficou à vista - um caso sem precedentes em humanos, que fez especialistas em doenças infecciosas em todo o mundo prestar atenção.
Do abdómen aos pulmões e ao cérebro: uma história clínica enigmática
A doente vive no sudeste da Austrália, numa zona maioritariamente rural. No início, tudo parecia compatível com uma infeção comum: dor abdominal, tosse e febre. Foram feitos exames de rotina e as análises ao sangue mostravam sinais de inflamação.
Nas radiografias e tomografias computorizadas (TC) do tórax, os médicos observaram opacidades em “vidro despolido”, um padrão frequentemente associado a inflamação ou acumulação de líquido no tecido pulmonar. Em paralelo, surgiram alterações no fígado e no baço. Apesar de uma investigação intensiva, não foi identificado nenhum agente típico - nem bactérias, nem vírus, nem um parasita conhecido.
Com o passar das semanas, em vez de melhorar, o quadro mudou de forma. A mulher tornou-se progressivamente mais esquecida, descreveu dificuldades de concentração e teve fases de desorientação em que deixava de conseguir interpretar tarefas do dia a dia. Perante esta evolução, a equipa clínica pediu avaliação neurológica.
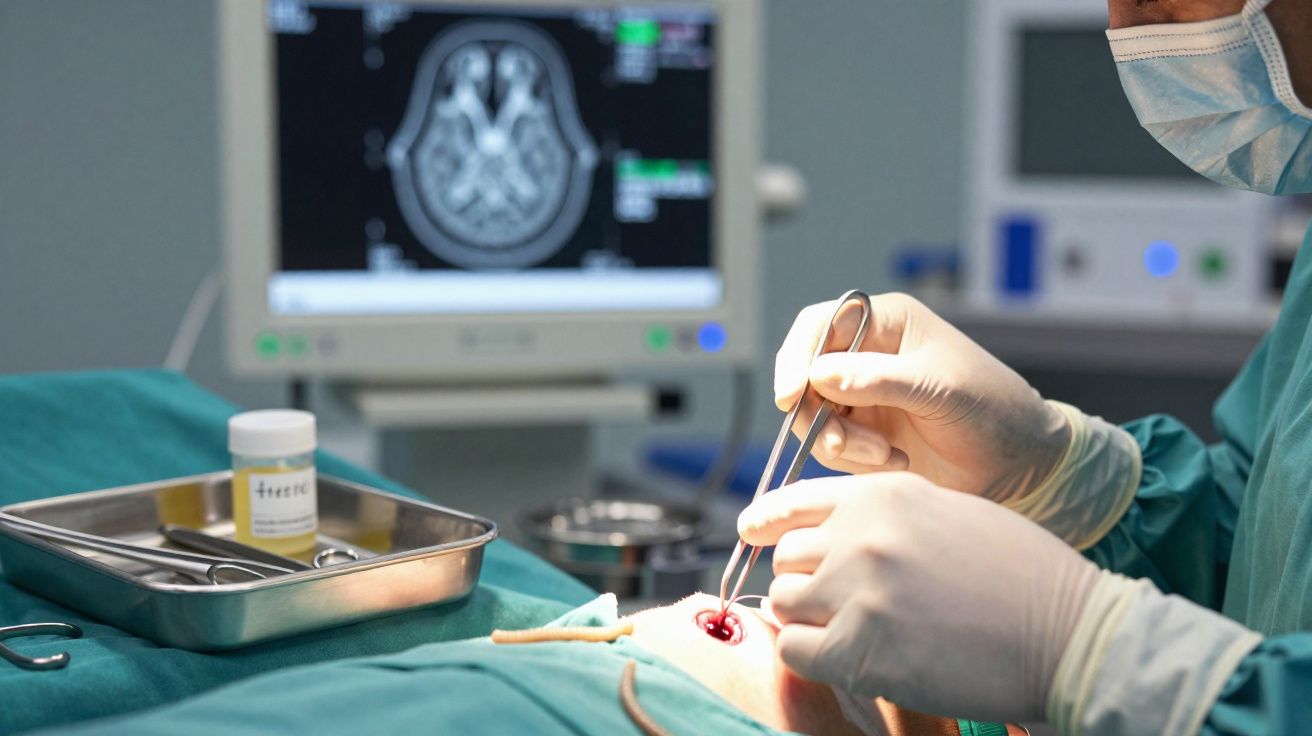
Uma ressonância magnética (RM) craniana revelou uma lesão anómala no cérebro - uma área que não “encaixava” na anatomia esperada e que, pela aparência, poderia corresponder a uma inflamação ou mesmo a uma massa com aspeto tumoral. Para esclarecer a natureza da lesão, os neurocirurgiões decidiram operar.
Durante a cirurgia, em vez de um tumor, os médicos encontraram um verme vivo - com cerca de 8 cm, avermelhado e ativo.
O momento no bloco operatório: quando uma suspeita de tumor afinal é um verme
Na intervenção, os cirurgiões abriram cuidadosamente o osso do crânio e expuseram a zona cerebral afetada. A hipótese de trabalho era a existência de uma lesão ocupante de espaço - talvez um foco inflamatório - que pudesse ser explicada ao microscópio. Porém, no interior do tecido, algo se movia.
Com extrema cautela, extraíram um filamento fino e vermelho que se revelou ser um verme completo, vivo, com aproximadamente 8 centímetros. O parasita foi removido intacto, permitindo a sua posterior análise laboratorial e identificação.
Especialistas em parasitologia determinaram tratar-se de Ophidascaris robertsi. Este nemátode (verme cilíndrico) é, habitualmente, um parasita do aparelho gastrointestinal de pitões-tapete (carpet pythons), uma espécie de serpente comum na Austrália. O organismo era conhecido na literatura científica - mas associado a répteis, não a pessoas.
Segundo a descrição do caso publicada numa revista científica ligada ao CDC (a autoridade de saúde pública dos EUA), esta terá sido a primeira infeção humana documentada por esta espécie.
Ophidascaris robertsi em humanos: como um parasita de serpentes pode chegar ao nosso organismo
No seu ciclo de vida natural, o Ophidascaris robertsi habita o intestino da pitão. A serpente elimina ovos do verme nas fezes, que acabam por contaminar o ambiente à sua volta - plantas, solo e pequenas poças de água. Pequenos mamíferos ou outros hospedeiros intermédios podem ingerir esses ovos, perpetuando o ciclo; ao mesmo tempo, a contaminação ambiental vai-se acumulando.
Os investigadores reconstruíram, como cenário mais provável para esta doente, a seguinte sequência:
- A mulher vivia perto de uma área onde as pitões-tapete são frequentes.
- Tinha o hábito regular de apanhar plantas silvestres - possivelmente ervas aromáticas ou verduras - para cozinhar.
- Esses vegetais poderiam estar contaminados com ovos microscópicos provenientes de fezes de serpente.
- Mesmo após lavar ou preparar as plantas, alguns ovos poderiam ter sobrevivido e sido ingeridos com a alimentação.
No organismo humano, as larvas não parecem completar o ciclo como fariam no hospedeiro natural (a serpente), desenvolvendo-se até adultos no intestino. Ainda assim, conseguem atravessar a parede do tubo digestivo. Depois, migram através de vários tecidos, desencadeando reações inflamatórias por vezes intensas - nos pulmões, no fígado, no baço e, neste caso, até no sistema nervoso.
Esta migração fora do comum ajuda a perceber porque é que, primeiro, os sinais apontavam para pulmões e órgãos abdominais, antes de o cérebro se tornar a principal preocupação.
Porque é que a investigação clínica demorou tanto a encontrar resposta
Do ponto de vista médico, a dificuldade era enorme: os sintomas eram vagos e compatíveis com muitas doenças diferentes. A imagiologia sugeria inflamação, mas não mostrava um “padrão” inequívoco de um agente específico. E as análises para parasitas e bactérias mais comuns não identificaram qualquer culpado.
Infeções em que um parasita tipicamente animal invade o ser humano tendem a escapar aos algoritmos de diagnóstico, porque não estão incluídas nos painéis laboratoriais habituais. Os valores analíticos podiam, no máximo, sugerir uma resposta alérgica ou parasitária - sem apontarem para uma origem concreta.
Foi a decisão de operar a lesão cerebral que mudou tudo. Sem acesso direto ao tecido afetado, a doente poderia ter continuado a receber tratamentos empíricos, mantendo-se desconhecida a causa real. O caso lembra que, apesar da imagiologia moderna, por vezes a medicina ainda depende de exploração cirúrgica para chegar à verdade.
Um ângulo adicional: o papel da vigilância e da abordagem “Uma Só Saúde”
Este episódio também reforça a importância da abordagem “Uma Só Saúde” (One Health), que integra saúde humana, saúde animal e ambiente. Quando há circulação de parasitas em fauna selvagem e maior contacto indireto com solos, água e plantas contaminadas, torna-se crucial partilhar informação entre clínicos, veterinários, ecologistas e laboratórios de referência.
Além disso, melhorar a vigilância laboratorial - incluindo técnicas de identificação molecular quando há suspeita de parasitose rara - pode reduzir atrasos diagnósticos em casos atípicos, sobretudo em regiões onde pessoas e vida selvagem coexistem de forma próxima.
O que este caso revela sobre novos riscos de infeção
Para especialistas em epidemiologia e doenças emergentes, o caso encaixa num padrão mais amplo: agricultura, expansão urbana e atividades recreativas fazem com que humanos e animais selvagens partilhem cada vez mais espaço. À medida que os habitats se sobrepõem, cresce a probabilidade de agentes infeciosos ultrapassarem a barreira entre espécies.
Nas últimas décadas, grande parte da atenção esteve focada em vírus, como nos surtos de SARS, MERS ou COVID-19. No entanto, este caso australiano mostra que parasitas já conhecidos também podem surgir em cenários inesperados quando o ambiente e os comportamentos mudam.
Particularmente delicadas são as transmissões em que não é necessário contacto direto com o animal. Podem bastar:
- plantas ou cogumelos apanhados na natureza e contaminados,
- superfícies com contacto prévio com fezes de animais,
- hortícolas mal lavados provenientes de hortas abertas,
- águas paradas onde ovos de parasitas podem persistir durante muito tempo.
Evolução clínica, tratamento e lições práticas
Após a cirurgia, os médicos removeram o verme por completo e iniciaram um fármaco antiparasitário dirigido. A inflamação cerebral diminuiu e o estado geral da doente estabilizou. Ainda assim, é difícil prever consequências neurológicas a longo prazo, porque não existem precedentes suficientes desta infeção específica em humanos para orientar prognósticos.
Para profissionais de saúde, o caso deixa vários alertas:
- Sintomas aparentemente desconexos em diferentes órgãos podem ter uma única origem, incluindo um agente invulgar.
- A exposição a vida selvagem pode ser indireta (via ambiente e alimentos), sem qualquer manuseamento de animais.
- Alterações neurológicas inexplicadas associadas a lesões em órgãos devem levantar a hipótese de parasitas raros, sobretudo em contextos rurais.
O que fazer ao apanhar plantas silvestres e ao ter contacto com a natureza
Apanhar ervas, trabalhar no jardim ou passear junto a lagos continua a ser parte normal da vida. A probabilidade de uma situação como esta - um parasita de serpente no cérebro - é extremamente baixa. Ainda assim, o caso demonstra o valor de medidas simples e consistentes:
- Lavar bem plantas silvestres, bagas e cogumelos com água potável.
- Evitar colher alimentos em locais onde exista fezes de animais visíveis.
- Ensinar as crianças a não colocar objetos do chão na boca.
- Procurar avaliação médica cedo perante sintomas persistentes e invulgares, sobretudo se houver febre ou perda de peso.
Para quem não está habituado a linguagem médica, alguns termos podem confundir. “Nemátode” significa, de forma simples, um verme cilíndrico (um verme comprido e geralmente fino). “Zoonose” é uma doença que tem origem em animais e passa a ocorrer em humanos. Neste caso, ambos os conceitos aplicam-se ao Ophidascaris robertsi.
Este parasita cerebral identificado na Austrália é um exemplo extremo, mas não é apenas uma curiosidade. Mostra como a saúde humana continua profundamente ligada aos animais e ao ambiente. Quanto mais nos aproximamos de ecossistemas selvagens, mais provável será que médicos e laboratórios tenham de reconhecer agentes “familiares” - mas a aparecerem em locais totalmente inesperados do corpo, incluindo o cérebro.






Comentários
Ainda não há comentários. Seja o primeiro!
Deixar um comentário